パーキンソン病のすくみ足 正しい理解と対策に関する知識を身につけよう!
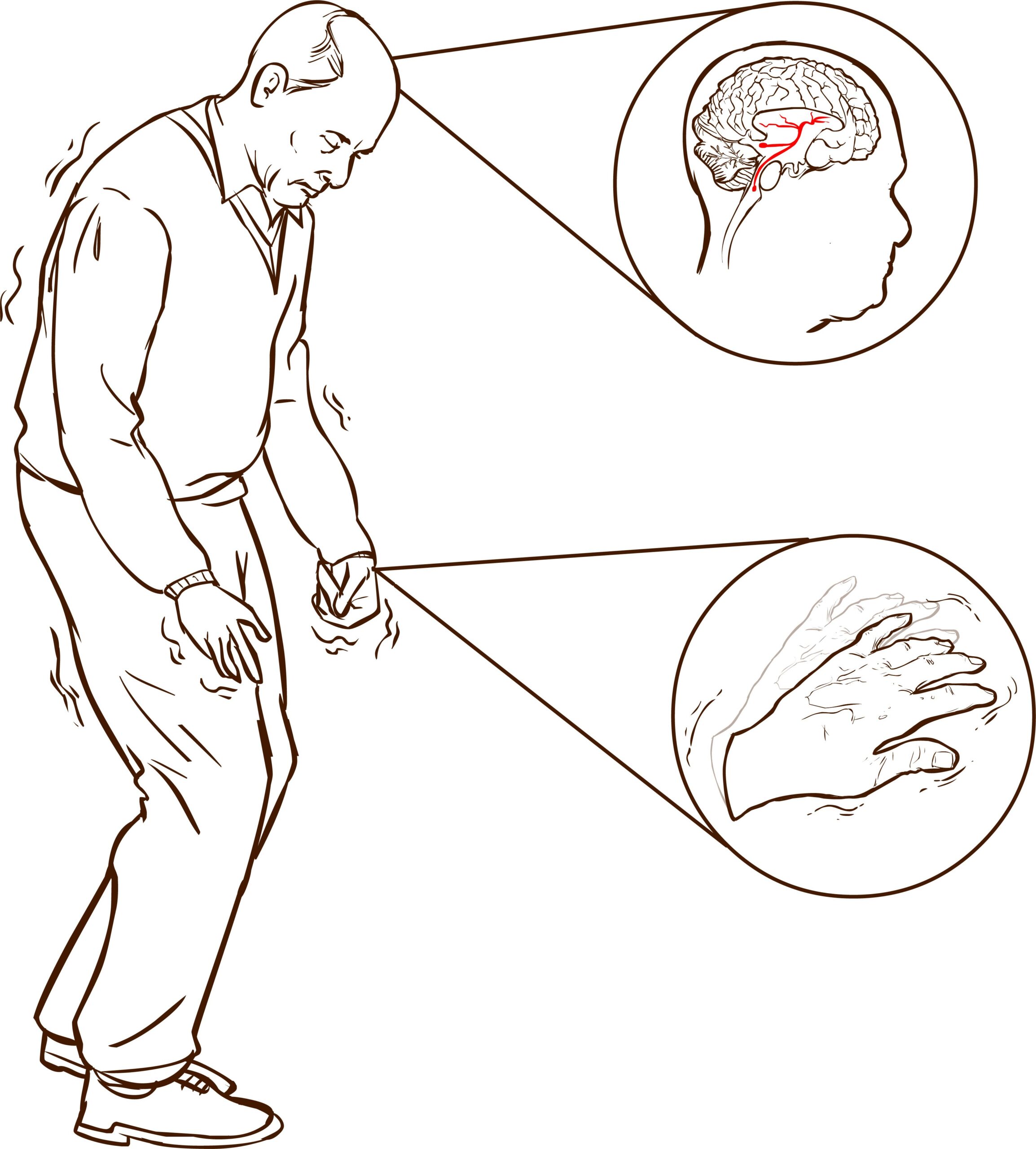
すくみ足とは
すくみ足とは、歩行中に足が地面にくっついたように感じられ、動き出すことが難しくなる現象です。特にドアを通るときや方向転換の際に多く見られます。この症状は突然発生し、数秒から数分続くことがあります。すくみ足は、歩行の流れを中断し、転倒のリスクを高めるため、非常に危険です。
すくみ足の有病率
すくみ足はパーキンソン病患者の約50%以上に見られる症状です[1]。有病率は、病気と診断されてからの期間で異なり、初期(5年以内)は約40%に対して、進行期(9年以上)では約65%という報告があります[1]。
実際当施設にご来店されているパーキンソン病のご利用者様でも、60%程度の利用者ですくみ足を認めています。
すくみ足の分類
すくみ足にはいくつかのタイプがあります[2]。
開始時のすくみ足:歩き始めるときに発生する。
ターン時のすくみ足:方向転換の際に発生する。一番発生頻度が多い。
環境依存のすくみ足:狭い場所や障害物を避けるときに発生する。
すくみ足は、薬が効いていない時間帯(OFF)に出現することが多いですが、ターン時のすくみ足は薬が効いている時間帯(ON)でも、出現しやすいと報告されています[2]。
すくみ足に対するリハビリ手法
聴覚キュー
パーキンソン病の方は自分でリズムを形成することが難しいと言われています。そこで、外からリズムを提供することで円滑な動きにつながりやすいです。聴覚キューを用いて歩行トレーニングを実施することで、歩幅の増大が期待できます[3]。当施設でのトレーニング例として、メトロノームを用いてリズミカル(60〜120Hz)な音を出しそれに合わせて歩くトレーニングを実施します。音のリズムはその人に合ったリズムに調整します。
視覚キュー
パーキンソン病の方は平地だと足がすくんでしまっても、階段などではすくまずに歩けるということがあります。つまり、何か目印になるものがあると歩きやすいという特徴があります。視覚キューを用いて歩行トレーニングを実施することで、歩数の減少と歩行速度の減少が期待できます。これは、ゆっくり大きく歩けるようになったと言えます[3]。また、別の報告では歩きのバランスの改善も期待されています[4]。当施設でのトレーニング例として、普段歩いている歩幅よりも少し広い位置にテープを貼ったり、店舗内に1m間隔の線があるため、それを指標に歩くトレーニングを実施します。
行動観察療法
すくみ足を回避する場面を動画で観察してイメージする練習です[5]。これは、観察中に脳の運動領域、前頭頭頂葉、注意制御領域の活動が増加することによる効果と報告されています[6]。開始時のすくみ、ターン時のすくみには効果が期待できますが、環境依存のすくみ(狭い道など)には効果が少ないと言われています。ト当施設でのレーニング例として、方向転換時や狭い道での歩きなどすくみやすい状況でのスムーズな歩き方を動画で撮影し、それを注意深く観察してもらいます。その後に、同じ状況で実際に歩くトレーニングを実施します。
トレッドミルトレーニング
トレッドミルは屋内でランニングやウォーキングを行う健康器具です。パーキンソン病の方の歩行能力の改善に有用性が示されています[7]。また、すくみ足の改善も期待できます[8]。トレーニング例として、視覚キュー(床に線をひく、ポインターで目印を投影する)、聴覚キュー(メトロノームによるリズム)を併用しながらトレッドミル上で歩行トレーニングを実施します。
日常生活におけるすくみ足の対処方法
すくみ足に対する対処方法はいくつかあります。
薬物療法:レボドパなどの薬物が効果を示す場合があります。
聴覚的なキュー:音楽を聴く、リズムを感じることで歩行を維持する方法です。
視覚的なキュー:地面にマーカーを置くなどして、視覚的なガイドを使う方法です。特に、歩き始めの位置、狭い道を通る際に足を置く位置、手すりのつかまる位置などにキューをつけると良いです。
当施設では、訪問リハビリも実施しているため、実際にご自宅へ伺い、生活環境を評価してその方に必要な対処方法を提示しています。
まとめ
いかがでしょうか?
すくみ足はパーキンソン病患者にとって非常に困難な症状ですが、適切な対処方法やリハビリテーションを通じて改善や対処が可能です。この記事で紹介した情報を活用して、日常生活の質を向上させるための一歩を踏み出してください。さらに詳しい情報やサポートが必要な場合は、医療専門家に相談することをお勧めします。
出典
- Zhang W-S, Gao C, Tan Y-Y, Chen S-D. Prevalence of freezing of gait in Parkinson’s disease: a systematic review and meta-analysis. J Neurol. 2021;268: 4138–4150. https://pubmed.ncbi.nlm.nih.gov/34236501/
- Schaafsma JD, Balash Y, Gurevich T, Bartels AL, Hausdorff JM, Giladi N. Characterization of freezing of gait subtypes and the response of each to levodopa in Parkinson’s disease. Eur J Neurol. 2003;10: 391–398. https://pubmed.ncbi.nlm.nih.gov/12823491/
- De Icco R, Tassorelli C, Berra E, Bolla M, Pacchetti C, Sandrini G. Acute and Chronic Effect of Acoustic and Visual Cues on Gait Training in Parkinson’s Disease: A Randomized, Controlled Study. Parkinsons Dis. 2015;2015: 978590. https://pubmed.ncbi.nlm.nih.gov/26693384/
- Almeida QJ, Bhatt H. A Manipulation of Visual Feedback during Gait Training in Parkinson’s Disease. Parkinsons Dis. 2012;2012: 508720. https://pubmed.ncbi.nlm.nih.gov/21941685/
- Pelosin E, Avanzino L, Bove M, Stramesi P, Nieuwboer A, Abbruzzese G. Action observation improves freezing of gait in patients with Parkinson’s disease. Neurorehabil Neural Repair. 2010;24: 746–752. https://pubmed.ncbi.nlm.nih.gov/20453155/
- Agosta F, Gatti R, Sarasso E, Volonté MA, Canu E, Meani A, et al. Brain plasticity in Parkinson’s disease with freezing of gait induced by action observation training. J Neurol. 2017;264: 88–101. https://pubmed.ncbi.nlm.nih.gov/27778161/
- Mehrholz J, Kugler J, Storch A, Pohl M, Elsner B, Hirsch K. Treadmill training for patients with Parkinson’s disease. Cochrane Database Syst Rev. 2015; CD007830. https://pubmed.ncbi.nlm.nih.gov/26297797/
- Frazzitta G, Maestri R, Uccellini D, Bertotti G, Abelli P. Rehabilitation treatment of gait in patients with Parkinson’s disease with freezing: a comparison between two physical therapy protocols using visual and auditory cues with or without treadmill training. Mov Disord. 2009;24: 1139–1143. https://pubmed.ncbi.nlm.nih.gov/19370729/
脳梗塞のリハビリTips
AViC Report よく読まれている記事